El siglo de las pandemias: tiburones y otros depredadores
En The Pandemic Century: One Hundred Years of Panic, Hysteria and Hubris, el británico Mark Honigsbaum, historiador de la medicina y profesor de la City University of London, traza la historia del siglo XX y lo que va del XXI a través de sus pandemias. En este texto que abre su libro —publicado en 2019—, el autor advierte que la confianza excesiva en los avances de la ciencia y sus logros ante los virus y las bacterias no solo ha hecho que nuevas epidemias tomen al mundo por sorpresa. También nos ciega ante una realidad que hoy pone en evidencia este nuevo brote de coronavirus: las enfermedades infecciosas casi siempre tienen causas medioambientales, sociales y culturales.
por Mark Honigsbaum I 28 Marzo 2020
Los tiburones nunca atacan a bañistas en aguas temperadas del Atlántico norte. Un tiburón tampoco puede amputar la pierna de un nadador de un solo mordisco. Es lo que la mayoría de los expertos pensaba en el increíblemente caluroso verano de 1916, cuando los ciudadanos de Nueva York y Filadelfia iban a las playas del norte de Nueva Jersey para escapar de las sofocantes temperaturas del interior. Ese mismo verano, la costa este había sido víctima de una epidemia de poliomielitis, lo que llevó a la instalación de advertencias en las piscinas municipales sobre el riesgo de contraer “parálisis infantil”. No obstante, la costa de Jersey era considerada una zona libre de depredadores.
“El peligro de ser atacado por un tiburón —declaró Frederic Lucas, director del Museo de Historia Natural de Estados Unidos en julio de 1916—, es infinitamente menor que el de ser golpeado por un rayo y… prácticamente no hay peligro de un ataque de tiburón en nuestras costas”. A modo de prueba, Lucas mencionó la recompensa de 500 dólares que había sido ofrecida por el banquero millonario Hermann Oerlichs, “por un caso comprobado de un hombre que haya sido atacado por un tiburón en aguas templadas (en Estados Unidos, al norte de Cabo Hatteras, en Carolina del Norte)”, una suma que hasta entonces no había sido reclamada desde que Oerlichs publicó el desafío en el New York Sun, en 1891.
Pero Oerlichs y Lucas estaban equivocados, y también lo estaban los doctores Henry Fowler y Henry Skinner, miembros de la Academia de Ciencias Naturales de Filadelfia, que habían afirmado de manera categórica, también en 1916, que un tiburón carecía de fuerza para cortarle la pierna a un ser humano. La primera excepción a estos hechos sabidos ocurrió la tarde del primero de julio de 1916, cuando Charles Epting Vansant, un joven y rico corredor de bolsa que vacacionaba en Nueva Jersey con su esposa y su familia, decidió ir a nadar antes de cenar cerca de su hotel en Beach Haven. Graduado de la Universidad de Pennsylvania en 1914, Vansant, o “Van” para sus amigos, era heredero de una de las familias más antiguas del país —inmigrantes holandeses que se asentaron en Estados Unidos en 1647—, y era conocido por su capacidad atlética. Cualquier preocupación que hubiera sentido esa tarde por entrar en las aguas frías del Atlántico se apaciguaría gracias a la mirada del salvavidas de la playa, Alexander Ott, miembro del equipo olímpico de natación estadounidense, y de un Retriever de Chesapeake que corrió hacia él cuando se metió en las olas. Al estilo de los jóvenes eduardianos de la época, Vansant nadó directamente al otro lado de las cuerdas salvavidas, antes de girar para mantenerse a flote y llamar al perro. En ese momento, su padre, el doctor Vansant, y su hermana Louise, ya habían llegado a la playa y estaban contemplándolo desde el puesto del salvavidas. Para su diversión, el perro se negó a ir. Poco más tarde, la razón se hizo evidente: una aleta negra apareció en el agua, dirigiéndose hacia Vansant desde el este. Su padre le hizo señas de forma frenética para que nadase hasta la orilla, pero Vansant divisó el peligro demasiado tarde, y cuando estaba a 45 metros de la playa, sintió un tirón repentino y un dolor agonizante. Cuando el mar a su alrededor se volvió del color del vino, Vansant se inclinó y descubrió que su pierna izquierda no estaba, amputada de manera perfecta al nivel del hueso del muslo.
El gran miedo a la influenza aviar (H5N1) fue seguido por el pánico al síndrome respiratorio agudo grave (Sars) en 2003, el que fue sucedido por la fiebre porcina, un brote que empezó en México y encendió las alarmas sobre una amenaza de pandemia global de influenza que significó la reducción de reservas de medicamentos antivirales y la producción de vacunas que costaron miles de millones de dólares.
A esas alturas, Ott ya estaba a su lado y lo sacaba del agua para llevarlo a la seguridad del Hotel Engelside, donde su padre trató desesperadamente de detener el sangrado. Pero fue inútil —la herida era demasiado profunda— y para el horror de su padre y joven esposa, Vansant murió ahí mismo, convirtiéndose en la primera víctima conocida de un ataque de tiburón en el Atlántico norte. Desde ese momento, ninguno de ellos sería capaz de mirar el borde costero de Jersey sin imaginar mandíbulas acechando bajo la superficie.
No serían los únicos. En catorce días, otros cuatro bañistas también serían atacados en la costa de Jersey y tres morirían, desatando un miedo obsesivo a los tiburones “devoradores de hombres” que persiste hasta hoy. No importa si los avistamientos de grandes tiburones blancos y de otros tipos son raros en el Atlántico norte, tampoco si los ataques a bañistas son más raros aun. Los visitantes de las playas ahora saben que no deben nadar muy lejos de la orilla, y si se vuelven escépticos frente a los riesgos y miran en menos la amenaza, siempre hay una repetición de la película Tiburón o un episodio del programa Semana del tiburón, de Discovery Channel, para hacerlos entrar en razón. El resultado es que a muchos niños y a un buen número de adultos ahora les aterra jugar en las olas, e incluso los que son valientes como para aventurarse y adentrarse en ellas saben que deben mantener un ojo alerta en el horizonte ante la aparición de una aleta dorsal.
***
A simple vista, los ataques de tiburones en Nueva Jersey parecen tener poco que ver con la epidemia de ébola que sepultó a África occidental en 2014 o con la epidemia de zika desatada en Brasil el año siguiente, pero sí hay nexos, porque así como en el verano de 1916 la mayoría de los naturalistas no podían concebir un ataque de tiburón en las aguas frías del Atlántico norte, en el verano de 2014 la mayoría de los expertos en enfermedades infecciosas no podían imaginar que el ébola, un virus previamente confinado a regiones boscosas de África central, podía desatar una epidemia en una ciudad importante de Sierra Leona o Liberia, y menos amenazar, al otro lado del Atlántico, a los ciudadanos de Europa o Estados Unidos. Pero es justo lo que ocurrió cuando, poco después de enero de 2014, el ébola emergió de una reserva animal desconocida e infectó a un niño de dos años en el pueblo de Meliandou, en el sudeste de Guinea, desde donde el virus viajó por tierra a Conakry, Freetown y Monrovia, y luego por aire a Bruselas, Londres, Madrid, Nueva York y Dallas.
Y algo muy similar pasó en 1997, cuando una hasta entonces desconocida cepa de influenza aviar, conocida como H5N1, que había circulado previamente en patos y otras aves acuáticas salvajes, de repente empezó a matar a grandes cantidades de aves de corral en Hong Kong, desatando pánico mundial en torno a la gripe aviar. El gran miedo a esta enfermedad fue seguido, por supuesto, por el pánico al síndrome respiratorio agudo grave (SRAG, conocido en inglés como SARS, N. de la T.) en 2003, el que fue sucedido, a su vez, por la fiebre porcina, un brote que empezó en México y encendió las alarmas sobre una amenaza de pandemia global de influenza que significó la reducción de reservas de medicamentos antivirales y la producción de vacunas que costaron miles de millones de dólares.
Sería un error pensar que el simple hecho de conocer la identidad de un patógeno y la etiología de una enfermedad es suficiente para mantener una epidemia bajo control, porque aunque la presencia de un microbio infeccioso pueda ser una condición necesaria para enfermarse, rara vez es suficiente.
La gripe porcina no se convirtió en una devoradora de hombres —la pandemia mató menos personas en todo el mundo que el resfrío común en Estados Unidos o en el Reino Unido la mayoría de los años—, pero en la primavera de 2009 nadie sabía que así sería. De hecho, con expertos en la enfermedad enfocados en el resurgimiento de la gripe aviar en el sudeste asiático, nadie anticipó la emergencia de un nuevo virus de gripe porcina en México, y mucho menos uno con un perfil genético similar al del virus de la “gripe española” de 1918, una pandemia que se estima que cobró al menos 50 millones de vidas en todo el mundo y que es considerada sinónimo de Armagedón viral.
***
En el siglo XIX, médicos expertos pensaban que un mejor conocimiento de las condiciones sociales y ambientales que generaban las enfermedades infecciosas les permitiría predecir epidemias y, como lo dijo el epidemiólogo y salubrista victoriano William Farr en 1847, “erradicar el pánico”. Pero si bien los avances en la bacteriología permitieron el desarrollo de vacunas contra la fiebre tifoidea, el cólera y la peste, y el miedo a los grandes azotes epidémicos del pasado disminuyó gradualmente, nuevas enfermedades se hicieron más visibles y nuevos temores tomaron su lugar. Un buen ejemplo es la poliomielitis. El mes anterior a que los tiburones empezaran a atacar a los bañistas de la costa de Jersey, una epidemia de polio se desató cerca de la costa en el sur de Brooklyn. Investigadores del Consejo de Salud de Nueva York inmediatamente culparon del brote a los inmigrantes italianos recién llegados de Nápoles, quienes vivían en conventillos abarrotados e insalubres en un distrito conocido como “Pigtown”. Mientras los casos de polio se multiplicaban y los diarios se llenaban de descripciones desgarradoras de niños muertos o con parálisis, la publicidad incitaba a la histeria y a la huida de residentes ricos. En semanas, el pánico se había extendido a estados vecinos de la costa este, lo que desembocó en cuarentenas, prohibiciones de viajar y hospitalizaciones forzadas. Estas respuestas histéricas reflejaban en parte la convicción médica entonces prevalente de que la polio era una enfermedad respiratoria que se propagaba a través de la tos y los estornudos, y a través de las moscas que se reproducían en la basura.
En su historia de la poliomielitis, el epidemiólogo John R. Paul describe la epidemia de 1916 como “el momento cúlmine en los intentos de aplicación de medidas de aislamiento y cuarentena”. Al momento en que la epidemia se fue extinguiendo con las temperaturas frías, en diciembre de 1916, 27 mil casos y 6 mil muertes habían sido registradas en 26 estados, lo que la convirtió en el brote de poliomielitis más grande del mundo en ese entonces. Solo en Nueva York, hubo 8.900 casos y 2.400 muertes, una tasa de mortalidad de alrededor de un niño cada cuatro. La magnitud del brote hizo que la polio pareciera un problema peculiarmente estadounidense. Pero un brote devastador similar había ocurrido en Suecia cinco años antes. Durante ese brote, los científicos suecos habían recuperado el virus de la poliomielitis del intestino delgado de las víctimas en varias ocasiones, un paso importante para explicar la verdadera etiología y patología de la enfermedad. Los suecos también lograron cultivar el virus en monos que habían estado expuestos a las secreciones de casos humanos asintomáticos, lo que alimentó las sospechas sobre el papel de los “portadores sanos” en la preservación del virus entre cada epidemia. Pero estas ideas fueron ignoradas por los principales expertos en polio de Estados Unidos. Como resultado, no fue hasta 1938 que los investigadores de la Universidad de Yale retomaron los estudios suecos y confirmaron que los portadores asintomáticos, con frecuencia excretaban el virus en sus heces y que el virus podía sobrevivir hasta 10 semanas en aguas residuales no tratadas (…).
Cuando se pone el foco en depredadores microbianos específicos se corre el riesgo de perder el panorama general. Por ejemplo, el virus del ébola puede que sea uno de los patógenos más mortales conocidos por la humanidad, pero es solo cuando las selvas tropicales se degradan por la tala, desalojando de sus refugios a los murciélagos en los que se presume que el virus reside entre las epidemias, o cuando la gente caza chimpancés infectados por el virus y los sacrifica para comerlos, que el ébola corre el riesgo de propagarse entre los humanos.
***
Este es un libro sobre la forma en que los avances en el conocimiento científico en torno a los virus y otros patógenos infecciosos pueden cegar a los investigadores médicos frente a estas perspectivas ecológicas e inmunológicas, y frente a las epidemias que están acechando a la vuelta de la esquina. Desde que el bacteriólogo alemán Robert Koch y su contraparte francesa, Louis Pasteur, inauguraron la “teoría microbiana” de la enfermedad en la década de 1880, al demostrar que la tuberculosis era una infección bacteriana y crear vacunas contra el carbunco, el cólera y la rabia, los científicos —y los funcionarios de salud pública que dependían de sus tecnologías— han soñado con derrotar a los microbios de las enfermedades infecciosas. Sin embargo, mientras la microbiología médica y las ciencias aliadas de la epidemiología, parasitología, zoología y, más recientemente, biología molecular, entregan nuevas formas de entender la transmisión y la propagación de nuevos patógenos y los dan a conocer a los médicos, muy a menudo estas ciencias y tecnologías han sido insuficientes. Esto no es solo porque, como se argumenta a veces, los microbios están mutando y evolucionando constantemente, superando nuestra habilidad de mantenernos al día frente a sus cambios genéticos y patrones de transmisión. También por la tendencia de los investigadores médicos de volverse presos de ciertos paradigmas o teorías sobre causas de enfermedades, lo que los ciega frente a amenazas que suponen tanto los patógenos conocidos como los desconocidos.
Tomemos la influenza, tema del primer capítulo: cuando la llamada “gripe española” surgió en el verano de 1918, durante la última etapa de la Primera Guerra Mundial, la mayoría de los médicos asumieron que se comportaría de manera similar a las anteriores epidemias de gripe y le restaron importancia. Pocos pensaron que el patógeno podría ser una amenaza mortal para los adultos jóvenes, mucho menos para los soldados que se dirigían a las líneas aliadas en el norte de Francia. Esto se debía, en parte, a que habían sido informados por una autoridad que resultó ser nada menos que el protegido de Koch, Richard Pfeiffer, que la gripe era transmitida por una bacteria gramnegativa minúscula, y que sería cuestión de tiempo antes de que científicos estadounidenses formados en los métodos de laboratorio alemanes crearan una vacuna contra el bacilo de la influenza, de la misma forma en que lo habían hecho con el cólera, la difteria y la fiebre tifoidea. Pero Pfeiffer y los que pusieron su fe en sus métodos experimentales se equivocaron: la influenza no es una bacteria, sino un virus que es demasiado pequeño como para ser visto a través del lente de un microscopio común. Además, el virus pasaba a través de los filtros de porcelana que se usaban entonces para aislar bacterias comúnmente encontradas en la nariz y en la garganta de enfermos de influenza. Aunque algunos investigadores habían empezado a sospechar que la gripe podía colarse en los filtros, pasaron muchos años antes de que la concepción errónea de Pfeiffer fuera corregida y se adivinara la etiología viral de la influenza. En el intertanto, muchas horas de investigación se perdieron y millones de jóvenes murieron.
Sin embargo, sería un error pensar que el simple hecho de conocer la identidad de un patógeno y la etiología de una enfermedad es suficiente para mantener una epidemia bajo control, porque aunque la presencia de un microbio infeccioso pueda ser una condición necesaria para enfermarse, rara vez es suficiente. Los microbios interactúan con nuestros sistemas inmunológicos de varias formas, y un patógeno que causa enfermedades en una persona podría no afectar a otra o solo medianamente. De hecho, muchas infecciones bacterianas y virales pueden permanecer latentes en tejidos y células por décadas antes de ser reactivadas por algún evento o proceso extrínseco, ya sea por una coinfección con otro microbio, un golpe repentino al sistema debido a un estrés externo, o a la disminución de la inmunidad con la edad. Más importante aún, cuando se pone el foco en depredadores microbianos específicos se corre el riesgo de perder el panorama general. Por ejemplo, el virus del ébola puede que sea uno de los patógenos más mortales conocidos por la humanidad, pero es solo cuando las selvas tropicales se degradan por la tala, desalojando de sus refugios a los murciélagos en los que se presume que el virus reside entre las epidemias, o cuando la gente caza chimpancés infectados por el virus y los sacrifica para comerlos, que el ébola corre el riesgo de propagarse entre los humanos. Y es solo cuando las infecciones de transmisión sanguínea se amplifican por las malas prácticas de higiene en los hospitales que se extienden a comunidades más vastas y tienen posibilidad de alcanzar zonas urbanas.
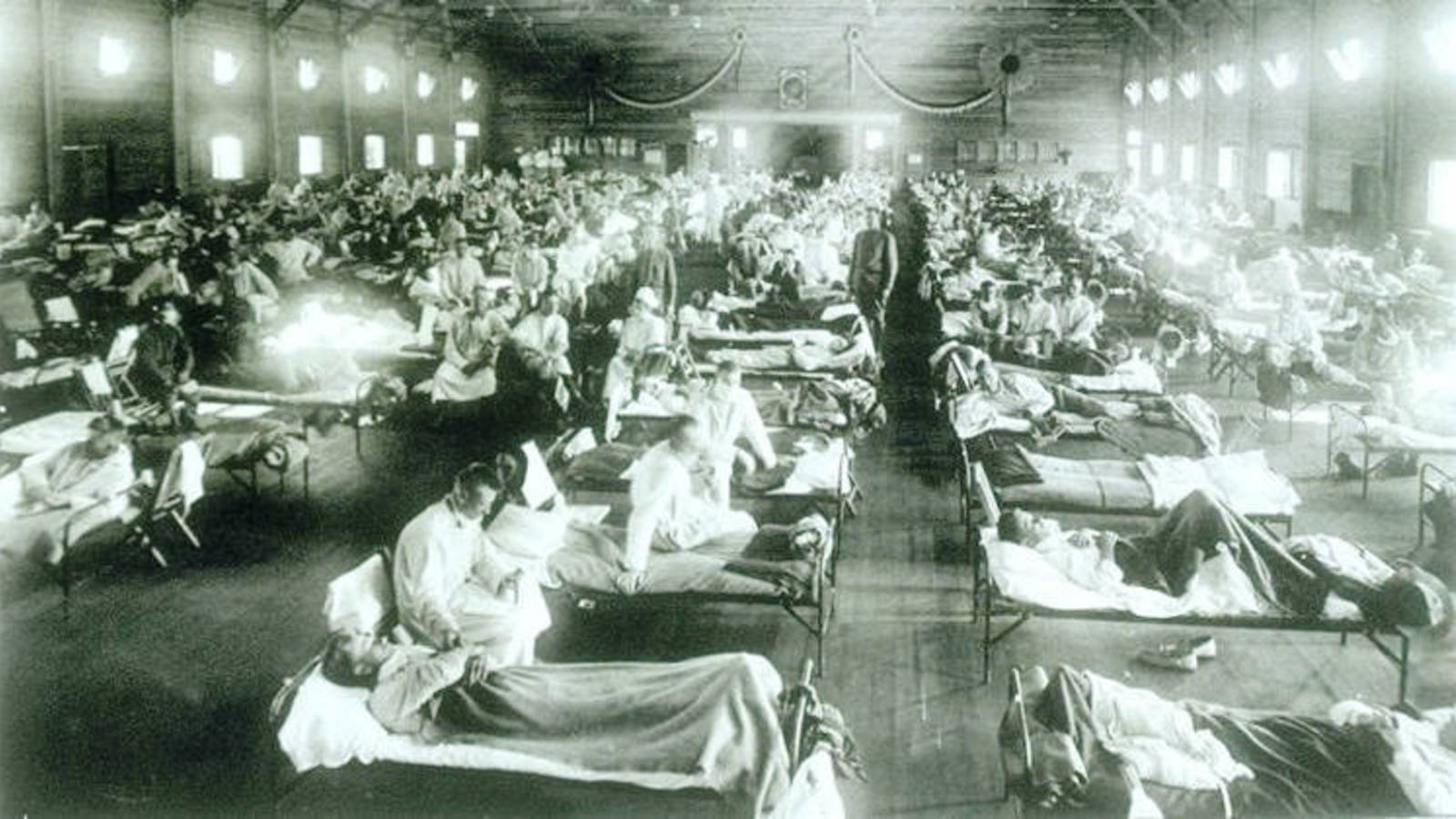
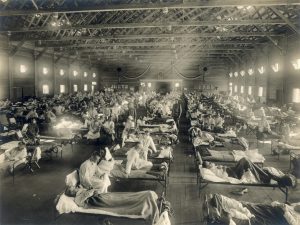
Se estima que la gripe española cobró al menos 50 millones de vidas en todo el mundo, por lo que es considerada sinónimo de Armagedón viral.
En tales circunstancias, vale la pena tener en cuenta la opinión de George Bernard Shaw expresada en El dilema del doctor (1906): “El microbio característico de una enfermedad puede ser un síntoma en vez de una causa”. Para traer al presente el axioma de Shaw, diríamos que las enfermedades infecciosas casi siempre tienen causas medioambientales y sociales más amplias. A menos y hasta que tengamos en cuenta los factores ecológicos, inmunológicos y conductuales que priman en la emergencia y propagación de nuevos patógenos, nuestro conocimiento de tales microbios y sus vínculos con la enfermedad está destinado a ser parcial e incompleto.
Para ser justos, siempre ha habido investigadores médicos preparados para adoptar una visión más matizada de nuestras complejas interacciones con los microbios. Por ejemplo, en el apogeo de la revolución de los antibióticos, 50 años atrás, el investigador del Instituto Rockefeller, René Dubos, arremetió contra las soluciones tecnológicas a corto plazo para problemas médicos. En un tiempo en que la mayoría de sus colegas dio por sentada la conquista de las enfermedades infecciosas y asumió que la erradicación de las causas bacterianas comunes de las infecciones estaba a la vuelta de la esquina, Dubos, que aisló el primer antibiótico comercial en 1939 y sabía de lo que hablaba, advirtió sobre la arrogancia médica que prevalecía. Comparando al ser humano con un “aprendiz de brujo”, sostuvo que las ciencias médicas habían puesto en marcha “fuerzas potencialmente destructivas” que un día podrían echar abajo los sueños de una utopía sanitaria. “El hombre moderno cree que ha logrado el dominio casi completo sobre las fuerzas de la naturaleza que moldearon su evolución en el pasado y que hoy pueden controlar su propio destino biológico y cultural”, escribió Dubos. “Pero puede que esto sea una ilusión. Como todos los demás seres vivos, somos parte de un increíblemente complejo sistema ecológico y estamos atados a todos sus componentes a través de innumerables nexos”. En su lugar, Dubos planteó que librarse totalmente de una enfermedad era un “espejismo” y que “en un momento impredecible y de manera imprevisible, la naturaleza contratacará”.
‘El hombre moderno cree que ha logrado el dominio casi completo sobre las fuerzas de la naturaleza que moldearon su evolución en el pasado y que hoy pueden controlar su propio destino biológico y cultural’, escribió Dubos. ‘Pero puede que esto sea una ilusión. Como todos los demás seres vivos, somos parte de un increíblemente complejo sistema ecológico y estamos atados a todos sus componentes a través de innumerables nexos’.
A pesar de que los escritos de Dubos fueron muy populares entre los estadounidenses en la década de 1960, sus advertencias sobre un futuro apocalipsis epidémico fueron ignoradas ampliamente por sus colegas científicos. El resultado fue que poco después de su muerte, en febrero de 1982, el mundo científico fue tomado por sorpresa cuando los Centros para el Control y la Prevención de Enfermedades o CDC —como se conoce la agencia del Departamento de Salud y Servicios Humanos de Estados Unidos (N. de la T.)— acuñaron el acrónimo sida para describir una enfermedad autoinmune inusual que de forma repentina apareció entre la comunidad homosexual en Los Ángeles y que ahora se estaba extendiendo a otros segmentos de la población.
Pero esto no debe haber sorprendido demasiado a los CDC, porque algo muy similar había ocurrido ocho años antes, cuando un brote de neumonía atípica que se dio entre un grupo de veteranos de guerra que habían asistido a una convención de la Legión Americana en un lujoso hotel de Filadelfia desató una histeria generalizada, mientras los epidemiólogos se esforzaban por identificar al “asesino de Filadelfia” (el brote inicialmente desconcertó a los investigadores de la CDC y se necesitó a un microbiólogo para identificar el patógeno Legionella pneumophila, una bacteria minúscula que crece en ambientes acuáticos, incluyendo las torres de refrigeración de los hoteles). Ese año, 1976, no solo fue testigo de la enfermedad de los legionarios, sino también del pánico que causó la repentina aparición de una nueva cepa de gripe porcina en una base del ejército de Estados Unidos en Nueva Jersey (un acontecimiento para el que los CDC y los funcionarios de salud pública tampoco estaban preparados y que con el tiempo desembocó en la vacunación innecesaria de millones de estadounidenses).
Y algo muy similar ocurrió de nuevo en 2003, cuando un anciano profesor chino de nefrología se registró en el Hotel Metropole de Hong Kong, y gatilló un brote transfronterizo de una grave enfermedad respiratoria que inicialmente se atribuyó al virus de la gripe aviar H5N1, pero que ahora sabemos que se debió a un nuevo coronavirus asociado con el SARS (los coronavirus infectan principalmente las vías respiratorias y gastrointestinales de los mamíferos y se cree que son la causa de hasta un tercio de los resfríos comunes). En ese caso, se evitó una pandemia gracias a un ingenioso trabajo de investigación microbiológica y a una cooperación sin precedentes entre redes de científicos que compartieron información, pero el peligro estuvo muy cerca, y desde entonces se han visto varios episodios de brotes imprevistos (e inicialmente mal diagnosticados).
No se trata de si el apocalipsis va a ocurrir, nos suelen repetir, sino cuándo. En esta atmósfera febril no sorprende que los expertos en salud pública a veces se equivoquen y presionen el botón de pánico cuando, en realidad, el pánico no se justifica. O, en el caso de la epidemia de ébola de África occidental, malinterpreten la amenaza por completo.
Este es un libro sobre estos eventos y procesos, y las razones por las que, a pesar de los mejores esfuerzos para predecirlos y prepararnos para ellos, estos siguen tomándonos por sorpresa. Algunas de estas historias de epidemias, como el pánico por el ébola en 2014-2016 o la histeria frente al sida en la década del 80 resultan familiares; otras, como el brote de peste neumónica que estalló en el barrio mexicano de Los Ángeles en 1924, o el pánico a la gran “fiebre del loro” (como se conoce a la psitacosis, N. de la T.) que se dio meses después de la caída de Wall Street, no tanto. Conocidas o no, cada una de estas epidemias ilustra cuán rápido la sabiduría médica recibida puede quedar anulada por la aparición de nuevos patógenos y cómo, en ausencia de conocimientos de laboratorio y vacunas y medicamentos para su tratamiento eficaz, tales epidemias tienen un poder inusual de provocar pánico, histeria y terror.
Lejos de desterrar el pánico, un mejor conocimiento médico y la vigilancia de enfermedades infecciosas también pueden sembrar nuevos miedos, haciendo que la gente se vuelva hiperconsciente de amenazas epidémicas que antes desconocían. El resultado es que, así como los salvavidas hoy rastrean el mar en busca de aletas dorsales con la esperanza de advertir a los bañistas, la Organización Mundial de la Salud (OMS) busca habitualmente en internet informes de brotes inusuales de enfermedades y pruebas de mutaciones que pudieran indicar la emergencia del próximo virus pandémico. Hasta cierto punto, esta hipervigilancia tiene sentido. Pero el precio que se paga es un estado permanente de ansiedad ante la próxima gran pandemia. No se trata de si el apocalipsis va a ocurrir, nos suelen repetir, sino cuándo. En esta atmósfera febril no sorprende que los expertos en salud pública a veces se equivoquen y presionen el botón de pánico cuando, en realidad, el pánico no se justifica. O, en el caso de la epidemia de ébola de África occidental, malinterpreten la amenaza por completo.
Sin duda, los medios de comunicación juegan un papel en estos eventos —al fin y al cabo, nada vende más que el miedo—, pero mientras los canales de noticias 24/7 y las redes sociales ayudan a alimentar el pánico, la histeria y el estigma asociados a los brotes de enfermedades infecciosas, los periodistas y blogueros son, en su mayoría, meros mensajeros. Al alertarnos sobre nuevas fuentes de infecciones y al catalogar determinadas conductas como “riesgosas”, son las ciencias médicas —y la ciencia de la epidemiología en particular— las fuentes últimas de estos juicios irracionales y a menudo perjudiciales. Nadie negaría que un mejor conocimiento de la epidemiología y de las causas de las enfermedades infecciosas ha llevado a inmensos avances en la preparación para las epidemias, o que los avances tecnológicos de la medicina han traído inmensas mejoras en salud y bienestar; sin embargo, debemos reconocer que este conocimiento da lugar constantemente a nuevos miedos y ansiedades.
No obstante, tal vez la visión más importante que la historia médica puede aportar es la larga asociación entre las epidemias y la guerra. Desde que Pericles ordenó a los atenienses que no se levantaran ante el asedio espartano de su ciudad portuaria en el 430 a.C., las guerras han sido vistas como progenitoras de brotes mortales de enfermedades infecciosas.
Cada epidemia que abordo en este libro ilustra un aspecto diferente de estos procesos, mostrando cómo en cada caso el brote minó la certidumbre en los paradigmas médicos y científicos dominantes, poniendo énfasis en los peligros de la excesiva dependencia en determinadas tecnologías a expensas de una mayor comprensión ecológica de las causas de una enfermedad. Trazando perspectivas sociológicas y filosóficas sobre la construcción del conocimiento científico, afirmo que lo que se “sabía” antes de los brotes —que las torres de refrigeración y los sistemas de aire acondicionado (la “enfermedad de los legionarios”) no presentaban riesgos para los huéspedes de hoteles y hospitales, que el ébola no circulaba en África occidental y no podía llegar a ciudades importantes, que el Zika es una enfermedad relativamente inofensiva transmitida por mosquitos— demostró ser falso; explico cómo, en cada caso, las epidemias provocarían exámenes retrospectivos de conciencia sobre los saberes conocidos y desconocidos, y planteo lo que los científicos y expertos en salud pública deberían hacer para evitar este tipo de puntos ciegos epistemológicos en el futuro.
Las epidemias que abordo también subrayan el papel esencial que tienen los factores medioambientales, sociales y culturales en el cambio de patrón de la prevalencia y emergencia de una enfermedad. Retomando las perspectivas de Dubos respecto de la ecología de los patógenos, apoyo la idea de que la mayoría de los casos de brotes pueden atribuirse a perturbaciones en los equilibrios ecológicos o alteraciones en los entornos donde los patógenos residen habitualmente. Esto es particularmente cierto en el caso de los virus zoonóticos o de origen animal como el ébola, pero también en el de las bacterias comensales como los estreptococos, la principal causa de las llamadas “neumonías adquiridas en la comunidad”. Se cree que el huésped natural del ébola es un murciélago frugívoro. Sin embargo, aunque los anticuerpos del ébola han sido encontrados en varias especies de murciélagos originarios de África, nunca se ha encontrado un virus vivo en ninguno de ellos. La razón, seguramente, es que como ocurre con otros virus que se adaptan a sus huéspedes como resultado de una larga asociación evolutiva, el virus del ébola rápidamente es eliminado del torrente sanguíneo por el sistema inmunológico del murciélago, pero no antes, al parecer, de haber sido transmitido a otro murciélago. El resultado es que el virus circula continuamente en poblaciones de murciélagos, sin dar lugar a su exterminio. Un proceso similar ocurre con patógenos que han evolucionado de manera tal que infectan solo a humanos, como el sarampión o la polio, con una primera infección durante la infancia que usualmente termina con una enfermedad leve, tras la que el sujeto se recupera y goza de inmunidad de por vida. Sin embargo, de tanto en tanto estos estados de equilibrio inmunológico son alterados. Esto puede ocurrir de forma natural si, por ejemplo, un número suficiente de niños se salva de la infección durante la infancia, lo que hace que la inmunidad colectiva decaiga, o si el virus de repente muta, como ocurre con frecuencia con la influenza, lo que lleva a que circule una nueva cepa contra la que la gente tiene poca o ninguna inmunidad. Pero también puede ocurrir cuando por accidente nos interponemos entre el virus y su huésped natural. Esto es probablemente lo que ocurrió con el ébola en 2014, cuando en Meliandou unos niños provocaron a murciélagos de cola larga que reposaban en un tronco en el medio de su pueblo. Y se cree que algo similar pudo causar la propagación del virus progenitor del VIH desde los chimpancés a los humanos en el Congo en la década de 1950.
En el caso de la peste ateniense, por razones que no están claras, la enfermedad parece no haber afectado a los espartanos ni haberse extendido mucho más allá de las fronteras del Ática. Pero hace dos mil años, los pueblos y ciudades estaban más aislados y había mucho menos tránsito de personas y patógenos entre países y continentes. Desafortunadamente, esto no es así hoy en día.
Trazar el origen preciso de estas epidemias es el objetivo de las investigaciones en curso. En el caso del sida, hay pocas dudas de que la inauguración de los viajes en barco de vapor en el río Congo a comienzos del siglo XX y la construcción de nuevas carreteras y ferrocarriles en el período colonial fueron factores importantes que contribuyeron a su propagación, al igual que la codicia de los leñadores y compañías madereras. Sin embargo, factores sociales y culturales también jugaron un papel: si no fuera por la costumbre de consumir carne de animales silvestres ni por la prostitución que existía cerca de los campamentos que suministraban mano de obra a las compañías ferroviarias y madereras, el virus probablemente no se habría propagado tanto ni se habría amplificado tan rápido. Asimismo, si no fuera por las creencias y costumbres culturales arraigadas en África Occidental, en particular, la adhesión de la gente a los rituales de entierro tradicionales y su desconfianza en la medicina científica, es poco probable que el ébola se hubiera transformado en una epidemia regional mayor, y mucho menos en una crisis de salud global.
No obstante, tal vez la visión más importante que la historia médica puede aportar es la larga asociación entre las epidemias y la guerra. Desde que Pericles ordenó a los atenienses que no se levantaran ante el asedio espartano de su ciudad portuaria en el 430 a.C., las guerras han sido vistas como progenitoras de brotes mortales de enfermedades infecciosas (este fue sin duda el caso en África occidental en 2014, donde décadas de guerra civil y conflicto armado habían dejado a Liberia y Sierra Leona con sistemas de salud débiles y sin recursos). Aunque el patógeno responsable de la plaga de Atenas nunca se ha identificado y tal vez nunca se identifique (entre los candidatos están el ántrax, la viruela, el tifus y el paludismo), no hay duda de que el factor decisivo fue el hacinamiento de más de 300.000 atenienses y refugiados del Ática al interior de los Muros Largos de la ciudad griega. Ese confinamiento creó condiciones ideales para la amplificación del virus —si es que era virus—, convirtiendo a Atenas en una morgue (como cuenta Tucídides, al no haber casas para recibir a los refugiados que venían desde el campo, estos “tuvieron que ser alojados durante la estación calurosa del año en cabañas sofocantes, donde la mortalidad se desató sin frenos”). El resultado fue que para la tercera oleada de la enfermedad en el año 426 a.C., la población de Atenas se había reducido entre un cuarto y un tercio.
En el caso de la peste ateniense, por razones que no están claras, la enfermedad parece no haber afectado a los espartanos ni haberse extendido mucho más allá de las fronteras del Ática. Pero hace dos mil años, los pueblos y ciudades estaban más aislados y había mucho menos tránsito de personas y patógenos entre países y continentes. Desafortunadamente, esto no es así hoy en día. Gracias al comercio global y a los viajes, nuevos virus y sus vectores cruzan constantemente fronteras y husos horarios, y en cada lugar se encuentran con una mezcla diferente de condiciones ecológicas e inmunológicas. Así sucedió durante la Primera Guerra Mundial, cuando la concentración de decenas de miles de jóvenes reclutas estadounidenses en campos de entrenamiento de la costa oriental de Estados Unidos y su posterior paso hacia y desde Europa proporcionaron las condiciones ideales para el brote más mortífero de una enfermedad pandémica en la historia.
La reproducción de este artículo cuenta con la autorización del autor. Traducción: Virginia Moreno.

The Pandemic Century: One Hundred Years of Panic, Hysteria, and Hubris, Mark Honigsbaum, Hurst, 2019, 392 páginas, £20.00.